
学术分享|《非酒精性脂肪性肝炎诊断研究进展》
2020-06-16 阅读数:9395
专家介绍:

正文:
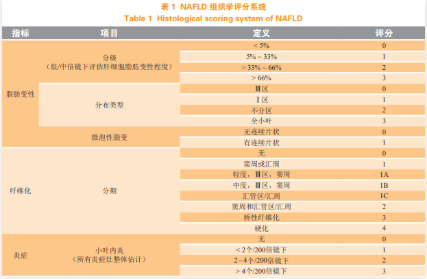
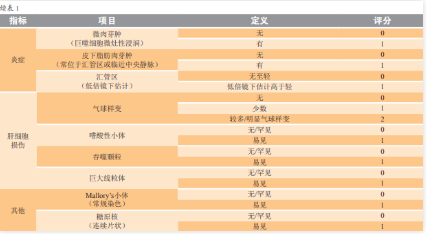
为了更好地评估 NASH 的疾病发展过程,为临床提供可量化的病理组织学评估,以及对治疗效果进行科学评价,近年来,病理学者致力于建立一套科学的组织学评估系统。NASH 临床研究网络病理委员会(the Pathology Committee of NASH ClinicalResearch Network,NASH-CRN)提出,NASH是指在没有大量饮酒的情况下,通过肝脏活检发现存在脂肪变性、炎症和肝细胞气球样变化,并且制定 NAFLD 活动评分(NAS)的分级系统,该系统由 14 项组织学指标构成,其中 4 项进行半定量计分,包括:脂肪变性(0 ~ 3)、小叶内炎症(0 ~3)、肝细胞气球样变(0 ~ 2)、纤维化(0 ~ 4),另外 9 项以“有”或“无”表示(见表 1)。NAS对各项组织学指标并无偏重,区分组织学改变的目的是为了评估整个 NAFLD 活动度,而不是评估NASH 严重程度和进行 NASH 诊断,但 NAS 不能作为 NASH 进展程度的评判尺度,它主要用于临床NASH 治疗后组织学改变的评估。学术界对 NASH的组织学特征及 NAS 仍存在较大的争议,不同的病理学家对 NASH 的定义也不尽相同,对于病理工作者而言,准确地诊断 NASH 仍存在一定的难度。在此基础上,美国肝脏疾病研究协会(Association forthe Study of Liver Diseases,AASLD)提出了一个对于临床应用更加实用的标准,即脂肪变性 > 5%、不同程度的肝细胞气球样变、不同程度的小叶炎症,该标准更加精确地提出了 3 种指标的最低标准,得到更多肝病学家及病理学家的认可,也为多中心流行病学研究和临床试验提供了理论基础。
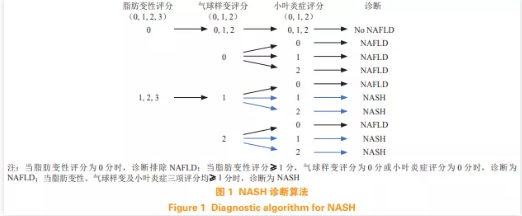
由于纤维化被认为是 NASH 进展阶段的一个标志,学术界近期提出一种改进的评分系统,称为SAF 评分,即:脂肪变性(steatosis,S,0 ~ 3);活动等级(activity,A,0 ~ 4)是气球样变(0 ~ 2)和小叶炎症(0~2)的未加权相加;纤维化(fibrosis,F,0~4)[11]。相比于 NASH-CRN 提出的评分系统,SAF 评分在脂肪变性和气球样变上增加了对肝细胞大小及形状的描述。以含有大中型胞质内脂滴的肝细胞百分比评估脂肪变性(S0:< 5%;S1:5% ~33%;S2:34% ~ 66%;S3:> 67%)。肝细胞气球样变程度分为 0 级(0 级:正常肝细胞,呈长方体形状,棱角分明,胞质呈粉红色,嗜酸性)、1 级(存在肝细胞簇,呈圆形,胞质苍白,常呈网状,形状虽不同,但大小与正常肝细胞相似)和 2 级(与1 级气球样变肝细胞簇内的正常细胞相比,至少为 2倍大小)。小叶炎症定义为小叶内有 2 个或 2 个以上的炎性细胞的病灶,在低倍镜下计数,分为0级(无病灶)、1 级(每个小叶 < 2 个病灶)和 2 级(每小叶 > 2 个病灶)。基于 SAF 评分,研究者提出了一种算法——脂肪肝进展抑制(fatty liver inhibitionof progression,FLIP)算法,用于区分在存在脂肪病变(即 S ≥ 1)的情况下的 NASH 和非 NASH。FLIP 算法根据 SAF 的 3 个基本特征(脂肪变性、气球样变、小叶炎症)评价得分对 NASH 进行分类区分,对于至少有 5% 的脂肪病变(即 S ≥ 1)的病例,该算法列举了 9 种可能情况进行诊断区别(见图 1)。此外,根据活动等级(A)和纤维化程度(F)来定义整体组织学严重程度,分成与 NASH 轻度疾病(A<2 和 F<2)和严重疾病(A>2 和/或 F>2)。研究表明,基于 SAF 评分的 FLIP 算法可以减少病理学家、观察者之间的评定差异,更适用于临床诊断应用。
然而,任何的评分系统都不能完全代替肝脏活检的分析描述,进行肝脏活检时,获取高质量的组织标本是非常重要的。活检标本的长度为 10 ~ 30mm,直径为1.2~2 mm,占肝脏总质量的1/50 000,因此存在取样误差的重大风险。标本长度不够或碎片化、取样错误和观察者之间的差异等因素,将影响对肝脏损伤程度的正确评估。病理学家的经验程度也可能影响观察者之间的一致性。即使是专业的肝脏病理学家,NAS 评分也可能会有 1~2 个点的差异,而且纤维化评分可能会有 1 个点的差异。Gunn 等认为,不是所有疑似患有 NAFLD的患者,都要进行肝活检。只有当肝活检可以改变患者的治疗建议,使患者意识到自己有严重的肝脏疾病,或者在临床数据不一致的患者中确认或排除NAFLD 时,才应进行肝脏活检。疑似患者的肝转氨酶、肝超声、其他原因引起肝病的血清学检测数据,以及患者是否有代谢综合征或超重等因素,应作为判断是否进行肝脏活检的依据。另外,大约 30% 的肝脏活检病例伴有短暂的疼痛、焦虑和不适,甚至可能危及生命的并发症(0.3% 的病例出血,0.01%的病死率)。
▌非侵入方法诊断
随着医学技术的不断发展,一些无创的方式越来越多被应用于诊断与预测 NASH 及阶段性肝纤维化。这些方法包括预测模型 [ 增强型肝纤维化(ELF)评分 ] 和血清生物标志物检测。瞬时弹性成像(FibroScan,TE)或磁共振弹性成像(MRE)技术被用于评估肝硬度,可作为潜在肝纤维化的评估技术。总之,开发准确、安全和易于使用的非侵入性方法,以准确诊断和监测 NASH 和相关的纤维化,在临床实践和临床研究中具有极其重要的意义。这些检测不仅对于进展性肝病的最大风险分层很重要,而且可以作为 NASH 治疗性临床试验的适当替代终点。
▌常规实验室诊断
NAFLD 的实验室诊断中,最常见的异常参数 为血清谷草转氨酶(AST)和谷丙转氨酶(ALT), 在排除其他原因的肝脏损伤后,可作为 NAFLD 的 支持诊断 [16]。当 AST 与 ALT 比值<1 可作为 NASH 的支持诊断。但部分 NAFL 患者甚至 NASH 患者的 血清转氨酶处于正常水平,因此该参数不够敏感。与其他肝脏疾病相同,NAFLD 患者血清谷氨酰转 肽酶(GGT)和胆碱酯酶、血清铁蛋白水平也升高。在区分 NAFLD 与其他肝脏疾病中,常规实验室的性能参数的敏感性及特异性没有达到令人满意的水平。然而,临床和实验室参数被纳入预测模型时可 以提高诊断准确性。
▌影像学诊断
超声检查是脂肪肝变性诊断的一线检测工具,然而超声波检测微小脂肪变性能力很差,因此超声检测无法区分单纯性脂肪变性、NASH以及肝硬化。计算机断层扫描(CT)只能评估中度脂肪变性,不能检测早期肝硬化或肝纤维化的程度。此外,还有辐射暴露的缺点。因此,CT 不作为诊断 NAFLD 的常规项目。
磁共振成像(MRI)在检测微小脂肪变性和脂肪量化方面,优于超声检测和 CT 检测。Leporq 等通过同时定量 NAFLD 患者的肝脏脂肪含量、脂肪酸组成、T2* 横向松弛时间和磁化率,建立了脂肪性肝炎的诊断的磁共振定量检测方案。该研究对 32例经活检证实的非脂肪肝性疾病患者进行验证,其中 12 例患有单纯性脂肪变性,20 例患有 NASH。32 例患者中,单纯性脂肪变性和 NASH 患者的肝脏脂肪组分和 T2* 横向松弛时间和磁化率无明显变化。相比之下,NASH 患者的饱和脂肪酸含量比单纯性脂肪变性患者高(48.2% vs 44.4%,P < 0.05),磁化率下降(P<0.001),特征曲线下面积为 0.91(95%CI 为 0.79 ~ 1.0)。该研究表明,对肝脏脂肪含量、脂肪酸组成、T2* 横向松弛时间和磁化率同时进行磁共振定量的检测方案对 NASH 的诊断具有较高的诊断价值。
TE 是近年来应用较广的一种非侵入性检测方法,用于评估肝脏纤维化程度以及肝脏硬度。Boursier 等 [22] 报道了 TE 评估的肝纤维化的阴性预测值(NPV)为 90%,敏感性为 88%,阳性预测值(PPV)为65%,与血液检测相比,更少的患者(43.6%)处于“灰色区域”。
▌基于生物标志物的诊断
NASH 的诊断依赖于肝活检,同时也受到病理学家的观察者间差异的限制。越来越多的研究者关注无创诊断,是否能找到适合的生物标志物成为NASH 诊断的一个关键。
NASH 中肝脏损伤的发病机制复杂,涉及多种激素、细胞和分子的干扰。这一复杂性导致了许多潜在的 NASH 生物标志物的产生,这些标志物反映了潜在的疾病途径,包括肝细胞凋亡、炎症、氧化应激和异常的脂肪信号。血清转氨酶水平目前仍然是评估慢性肝病最常用的血液参数,然而,研究表明单独的 ALT 水平不能很好地预测 NASH。
与单纯的脂肪变性相比,NASH 使肝细胞凋亡或坏死增加,并导致细胞角蛋白 18(CK18)水平上调。然而,基于 CK18 的诊断方法敏感性和特异性分别为 66% 和 82%,在临床应用中仍不够准确,为增加诊断价值,研究人员将 CK18 与血清凋亡介导表面抗原 FAS(sFAS)水平联合使用作为检测指标,其中 sFAS 参与激活肝细胞内的外源性凋亡通路。一项研究表明,CK18 的 M30 片段(CK18-M30)和 sFAS 水平的结合使用具有合理到极好的准确性(曲线下面积为 0.79~0.93),但其临床应用还亟待进一步的验证研究。
炎症是 NASH 的组织学特征之一,因此血清中C-反应蛋白(CRP)、IL-1受体拮抗剂蛋白(IL-1RA)、IL-6、IL-8、肿瘤坏死因子(TNF)以及 CXC- 趋化因子 10(CXCL10)等多种炎症标志物和介质水平被作为诊断标志物的研究对象。在一项 648 例经活检证实的 NAFLD 患者参加的研究中,对 32 个血浆生物标志物进行检测后,发现 IL-8、可溶性 IL1R1、总纤溶酶原激活物抑制剂 1(PAI1)和激活的 PAI1(aPAI1)的水平与 NASH 相关。然而,在排除临床和代谢因素后,只有 aPAI1 仍然可以预测NASH。aPAI1 作为纤维蛋白溶解抑制剂,通过调控凝血功能从而增加心血管风险,但该指标不太可能是作为一项唯一标志物,还需通过进一步的研究与其他标志物联合诊断。
氧化应激是 NASH 中肝脏损伤的主要致病机制之一,可对其导致的脂质氧化和血清产物进行检测。Feldstein 等利用质谱法研究发现脂质氧化产物[11-羟基二十碳四烯酸(11-HETE)、羟基十八碳二烯酸(HODE)、氧化十八碳二烯酸(oxo-ODE)]与 NASH 相关,由 13-HODE 比值 + 年龄、BMI 和AST 构成 oxNASH 评分,该评分目前已被证实对NASH 具有合理的诊断准确性。然而,对特殊设备的需求和标本处理的成本目前限制了脂质氧化产物作为 NASH 诊断工具的广泛应用。
脂肪因子 [ 包括脂联素、瘦素、抵抗素、内脂素(NAMPT)、视黄醇结合蛋白 4(RBP4)、脂肪酸结合蛋白 4(FABP4))] 和肝源性激素 [ 如成纤维细胞生长因子 21(FGF21)] 参与 NAFLD 的发病过程,并与 NAFLD 的严重程度密切相关,但不是 NASH 的特异性血清标志物。2017 年发表的一项研究分析表明血清 FGF21 水平与 NASH 之间存在一定的关联,然而,该生物标志物的敏感性和特异性仅分别为 62% 和 78%。铁蛋白作为一种急性期反应物,在 NAFLD 和代谢综合征患者中常呈现为水平上调。有研究表明高铁蛋白血症与 NAFLD患者的晚期纤维化之间存在相关性。
肝纤维化是数百万肝病患者的常见病,但由于其分子机制的不明确,目前尚无有效的治疗方法。南方医科大学病理系周伟杰教授团队最新研究揭示了白细胞衍生趋化因子-免疫球蛋白样表皮生长因子同源性家族受体酪氨酸激酶 1(LECT2-Tie1)信号通路通过调控肝脏门脉血管新生和肝血窦毛细血管化进而调控肝纤维化进程的新机制,并提出了应区别对待门脉血管新生和肝血窦毛细血管化在肝纤维化进展中的不同作用的新观点,提出靶向 LECT2/Tie1 信号通路可能是肝纤维化的潜在治疗靶点,血清 LECT2 水平可能是筛选和诊断肝纤维化的潜在生物标志物。
CK18 是 NASH 诊断中应用最广泛的血清学检测指标,但 CK18 的诊断准确性仅为中等水平,尽管其他生物标志物或组合诊断有望成为诊断指标,但大多数尚未得到验证。不同的 NASH 生物标志物在临床试验中的应用取决于研究药物的作用机制。例如,用于评估代谢变化、凋亡或细胞死亡、炎症或纤维形成的生物标志物可能与靶向肝细胞凋亡的药物更为相关。
▌结语与展望
在过去的几十年里,我们对 NAFLD 的认知,已经从一个无法识别的实体演变成一个具有共同表现型肝脂肪变性的异质性重叠肝脏疾病的集合体。NAFLD 相当普遍,影响了全世界大约 25% 的成年人群体,其中的 NASH 患者,特别是伴有严重纤维化的患者,在不良临床结果、死亡率以及重大经济负担方面面临着较高风险。庆幸的是,全球医学研究机构和产业界慢慢认识到该疾病的危害性,已在该领域投入大量人力和资金,相信在若干年以后,将有更加简单而精准的诊断手段及良好治疗药物面世,为患者带来福音。